
Atrofia progresiva de retina en un perro doméstico. Reporte de caso
Erick Fernando Ramos Plazaola,* Joaquín Arturo Quiroz Mercado*
*Hospital Veterinario de Especialidades, Universidad Nacional Autónoma de México, Ciudad de México
Introducción
El término atrofia progresiva de retina se utiliza para describir diferentes tipos de defectos hereditarios que primariamente afectan a los fotorreceptores. En la mayoría de las formas, los bastones se afectan en un inicio, llevando a la pérdida de visión nocturna (nictalopía). A medida que progresa la enfermedad se deterioran los conos, llevando a pérdida de la visión diurna (hemeralopía) hasta llegar a ceguera total. El diagnóstico se basa en la integración de la historia clínica, la evaluación de los reflejos pupilares fotocromáticos, la fundoscopia en la que se pueden encontrar múltiples zonas de hiperreflexia tapetal, atenuación vascular y palidez de la papila óptica junto con la electrorretinografía, la cual de forma inicial mostrará disminución de la amplitud de las ondas A y B y en las fases tardías un electrorretinograma plano. Se ha reportado el uso de antioxidantes como parte del tratamiento de esta enfermedad con el objetivo de disminuir la formación de radicales libres que eventualmente generarán cataratas; sin embargo, todavía falta por desarrollar diferentes estudios que comprueben la utilidad de estos tratamientos.
Caso clínico
Se recibió en consulta en el Hospital Veterinario de Especialidades UNAM a un perro doméstico de raza mestizo, macho entero de 8 años de edad que no contaba con medicina preventiva vigente desde el 2022. Convivía con cuatro congéneres y su dieta era a base de croqueta comercial mezclada con alimento casero (pollo, hígado de res, zanahoria y papas). Cuatro meses previos a la consulta, los propietarios notaron opacidad del ojo izquierdo; en este momento el paciente empezó a chocar con objetos. No notaron presencia de secreción ocular ni dolor. El paciente se encontraba comiendo, bebiendo agua, orinando y defecando sin alteraciones.
En el examen físico general se encontró una condición corporal 4/5 y presencia de pulgas. Las demás constantes fisiológicas se encontraron dentro de intervalos de referencia.
Se realizó examen oftalmológico en el cual en la evaluación neurooftálmica se encontró la respuesta de amenaza negativa en ambos ojos (OU), midriasis OU, reflejo pupilar negativo OU, reflejo consensual negativo OU, reflejo de deslumbramiento negativo OU, reflejo palpebral positivo OU, reflejo fotocromático rojo negativo OU y reflejo fotocromático azul retardado OU. A la evaluación con el biomicroscopio (Keeler PSL Classic) (fig. 1) en el ojo derecho se encontró: vascularización corneal superficial en la región dorsal de la córnea, el tercer párpado con ausencia de pigmento e hiperémico, blefaroespasmo, flama acuosa y una distiquia en el tercio medio del párpado superior. En el ojo izquierdo se encontró hiperemia epiescleral y conjuntival, el tercer párpado con ausencia de pigmento e hiperémico, flama acuosa y opacidad del cristalino que no permitía visualización del reflejo tapetal asociada con una catarata madura. La producción de lágrima se reportó en 19 mm/min en el ojo derecho (OD) y 8 mm/min en el ojo izquierdo (OS) (rango 15-25 mm/min). La tinción de fluoresceína fue negativa OS y positiva en la región central de la córnea del OD, con la tinción difundiendo por debajo de los bordes de la úlcera. La tinción de rosa de bengala fue negativa OU. El diámetro horizontal de la córnea se reportó en 16 mm OD y 18 mm OS (rango 15-17 mm en perros). La presión intraocular (iCare Tonovet®) se reportó en 15mmHg OD y 30 mmHg OS. A la evaluación del fondo de ojo (fig. 2) del OD se observó hiperreflexia tapetal generalizada, atenuación vascular y la papila óptica pálida y sin vasculatura.
Los diagnósticos presuntivos para el ojo derecho fueron: úlcera corneal de bordes desprendidos secundaria a distiquiasis de párpado superior, uveítis refleja secundaria a úlcera corneal, conjuntivitis del tercer párpado de origen actínico y atrofia progresiva de retina. Los diagnósticos presuntivos para el ojo izquierdo fueron queratoconjuntivitis seca cuantitativa inmunomediada, conjuntivitis del tercer párpado de origen actínico, atrofia progresiva de retina, catarata madura secundaria a atrofia progresiva de retina, uveítis facolítica y glaucoma secundario. Para la condición corporal 4/5 el diagnóstico fue sobreingesta calórica, sin descartar una endocrinopatía.
Se depiló la distiquia del OD, se colocó una gota de tetracaína y posteriormente se realizó desbridamiento de la úlcera utilizando un hisopo estéril. Se indicó aplicar hialuronato con condroitín sulfato 1 gota OD QID y OS TID, neomicina, polimixina B y gramicidina 1 gota OD TID por 8 días, diclofenaco OD SID y OS BID, dorzolamida con timolol OS TID y meloxicam a 0.1 mg/kg PO SID. También se indicó sarolaner como dosis única 1 vez por mes.
Se realizó perfil integral en el cual en el hemograma se reportó leucocitosis de 21.9 x 109/L (6-17) por neutrofilia de 19.1 x 109/L (3-11.5) asociada con infección de vías urinarias. En la bioquímica no se reportaron alteraciones. En el análisis de orina por cistocentesis se reportó apariencia turbia, densidad de 1.022, pH de 6, proteínas de 0.3 g/L, sangre 250 eri/µL, leucocitos 1-5/campo, bacilos 2+ asociado con infección de vías urinarias.
El paciente acudió a revisión 6 días después (fig. 3). El propietario reportó mejoría del blefaroespasmo del OD, así como del enrojecimiento generalizado de ambos ojos. En el examen oftalmológico del OD se observó una cicatriz corneal asociada con reparación de la úlcera previa. La producción de lágrima se reportó en 10 mm/min OD (esto sugirió una queratoconjuntivitis seca cuantitativa enmascarada por el proceso ulcerativo) y 17 mm/min OS. La PIO se reportó en 13 mmHg OD y 26 mmHg OS. Continuó con el mismo tratamiento, únicamente se suspendió la terapia antimicrobiana. En esta visita se realizó electrorretinografía (RETevetTM) siguiendo los lineamientos del ECVO7 utilizando 0.01 cd-s/m2, 3 cd-s/m2 y Flicker con 10 cd-s/m2 en los cuales se observó el trazo sin presencia de ondas A y B, lo cual confirmó el diagnóstico de atrofia progresiva de retina (fig. 4).
Se recibió el resultado del urocultivo, el cual fue positivo a E. coli más de 1.0 x 105 UFC/mL sensible a cefalexina. Se añadió cefalexina a 26 mg/kg PO BID. Posterior a esto, el propietario ya no acudió a seguimientos.
Marco teórico y discusión
La atrofia progresiva de retina (APR) es una degeneración retiniana adquirida que se puede manifestar en cualquier perro de raza pura. Es un grupo diverso de desórdenes adquiridos con muchas mutaciones identificadas. La edad de presentación varía con el tipo de degeneración retiniana diagnosticada. Puede presentarse a una edad temprana en los primeros meses de vida, pero también puede presentarse de forma tardía en perros gerontes que inicialmente presentarán nictalopía.2-5
Es apropiado clasificar la APR como displasia o degeneración. La displasia de fotorreceptores se manifestará con anormalidades en los fotorreceptores que se desarrollan antes de la maduración de la retina (perros menores a 8 semanas de edad). La degeneración se manifiesta como pérdida de los segmentos externos y se detecta posterior a la maduración de la retina (perros mayores a 8 semanas de edad). Las manifestaciones de estos síndromes incluyen nictalopía y todos progresan a ceguera completa. La degeneración de fotorreceptores aparece en perros aproximadamente a los 7 años de edad. Las razas más representadas son el poodle, cobrador de labrador, cobrador dorado, husky siberiano, schnauzer y cocker spaniel.6
Kelawala et al. mencionan que muchas de las formas de APR son autosómicas recesivas, pero que también se ha reportado una forma autosómica dominante. La enfermedad puede producir cataratas por liberación de radicales libres. Se han reportado 24 mutaciones en 18 genes asociadas con la enfermedad retiniana. El diagnóstico se basa en la historia clínica, evaluación de los reflejos pupilares fotocromáticos, fundoscopiía y ERG. En este estudio se incluyeron 31 casos de perros reproducidos en la India. Dieciocho (58%) eran machos y 13 (42%) eran hembras. La raza más predominante fue el spitz (18 casos, 58%), con una edad variable de los 2 a los 13 años. La mayoría de estos perros presentaron signos iniciales de nictalopía seguida de hemeralopía hasta llegar a ceguera total. Todos estos pacientes fueron sometidos a una evaluación oftalmológica completa y ERG. Se ayunaron por un periodo de 12 horas para ser anestesiados, posteriormente se dilataban las pupilas con tropicamida al 1%, se proporcionaba un periodo de 20 minutos para la adaptación a la oscuridad (evaluación escotópica) seguido de un periodo de adaptación a la luz por 10 minutos (evaluación fotópica). Los hallazgos electrorretinográficos más frecuentes fueron disminución de la amplitud de la onda A, B, y un ERG plano. En este artículo también se hace una descripción de los cambios iniciales y tardíos de APR. Este estudio resalta la importancia de realizar ERG en pacientes con nictalopía, la importancia de realizar pruebas genéticas para erradicar la enfermedad y la importancia de realizar evaluaciones oftalmológicas periódicas en perros con predisposición racial, ya que no existe tratamiento ni cura.1
Los mismos autores describen dos estadios de la enfermedad basándose en la apariencia fundoscópica. En el estadio temprano se describen vasos sanguíneos no completamente atenuados, pero con estrechamiento lejos de la papila óptica y zonas de hiperreflexia tapetal localizadas. En el estadio tardío se describe hiperreflexia tapetal, vasos fantasmas y la papila óptica pálida y con poca vasculatura.1
Los reflejos pupilares fotocromáticos implican la estimulación directamente la pupila utilizando una luz azul y una luz roja, ambas de diferentes espectros. Esto permite orientar al clínico hacia un problema en la retina o en el nervio óptico. La luz azul de longitud de onda de 480 nm activa opsinas de conos de longitud de onda media-larga, melanopsina y rodopsina.8 La melanopsina es un fotopigmento contenido por una clase especial de células ganglionares de la retina que son intrínsecamente fotosensibles, por lo que la estimulación con luz azul les permite responder directamente sin una señal de los fotorreceptores.4,5 Los axones de las células ganglionares formarán al nervio óptico, por lo que la estimulación con luz azul permite evaluarlo. La luz roja de 630 nm no puede activar opsinas de conos de longitud de onda corta ni melanopsina. Como la luz roja de 630 nm activa la rodopsina (en los bastones) y opsinas de conos de longitud media, los cambios patológicos en los fotorreceptores resultan en una respuesta eléctrica anormal, que puede ser evidente con un reflejo pupilar incompleto posterior a la estimulación con luz roja.8
El paciente presentado se diagnosticó con APR por la asociación de signos clínicos, la apariencia del fondo de ojo y el resultado de la electorretinografía. La edad coincide con lo reportado en la literatura y los hallazgos de fondo de ojo lo clasificaron como APR en fase tardía. A la evaluación fundoscópica, el principal diagnóstico diferencial es el síndrome de degeneración retiniana adquirida súbita, que en su fase final genera la misma apariencia del fondo de ojo por muerte de los fotorreceptores; sin embargo, la historia clínica y la presencia de cataratas fueron una pauta importante para establecer el diagnóstico clínico.
Se han postulado diferentes nutracéuticos como el extracto de semilla de uvas, ácidos grasos omega 3, luteína, zeaxantina y vitaminas con el objetivo de enlentecer la pérdida de visión y la formación de cataratas; sin embargo, es crucial realizar investigaciones futuras que solidifiquen su eficacia.9
Todavía existe mucha información por descubrir acerca de esta enfermedad; sin embargo, el objetivo de este trabajo es resaltar la importancia de realizar evaluaciones oftalmológicas de forma preventiva, así como la evaluación electrorretinográfica en pacientes con predisposición racial para detectar la enfermedad de forma temprana y, del mismo modo, hacer un intento por erradicarla. También hay que resaltar la importancia de tener seguimientos con el especialista en Oftalmología, ya que la pérdida de la visión no es la única secuela, también pueden derivarse diferentes complicaciones asociadas con las cataratas, como uveítis y posteriormente glaucoma, así como ocurrió en el paciente descrito y que pueden culminar en la pérdida completa del globo ocular.
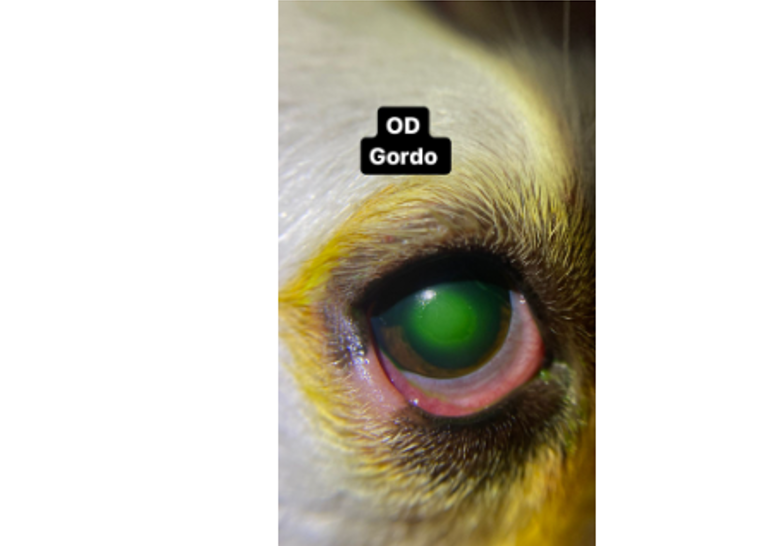
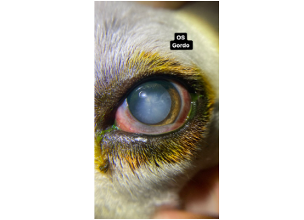
Figura 1. Evaluación clínica inicial. Ojo derecho con presencia de úlcera de bordes desprendidos (a). Ojo izquierdo con presencia de catarata madura (b). Ambos ojos presentaban midriasis.


Figura 2. Evaluación de retina y nervio óptico del ojo izquierdo. Hiperreflexia tapetal generalizada, atenuación vascular y nervio óptico pálido.
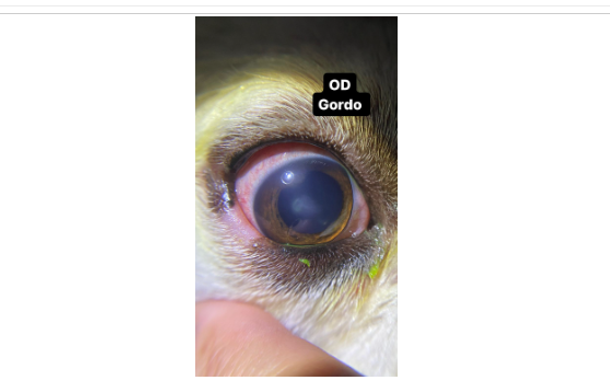

Figura 3. Evaluación 6 días posteriores. Ojo derecho (a). Ojo izquierdo (b).
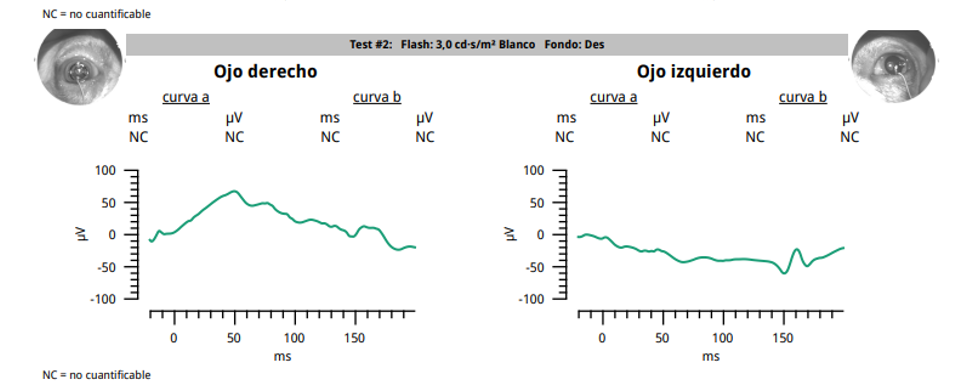
Figura 4. Electrorretinografía sin presencia de ondas A y B. Evaluación escotópica mixta de conos y bastones a 3.0 cd-s/m2.
Referencias
- Kelawala DN, Patil DB, Parikh PV, Sheth MJ, Joshi CG, Reddy B. Clinical studies on progressive retinal atrophy in 31 dogs. Iranian Journal of Veterinary Research, 2017;18(2):119.
- Jeong MB, Park SA, Kim SE, Park YW, Narfstroem K, Seo K. Clinical and electroretinographic findings of progressive retinal atrophy in miniature schnauzer dogs of South Korea. Journal of Veterinary Medical Science, 2013;75(10):1303-1308.
- Cooper AE, Ahonen S, Rowlan JS, Duncan A, Seppälä EH, Vanhapelto P, Komáromy AM. A novel form of progressive retinal atrophy in Swedish vallhund dogs. PLoS One, 2014;9(9):e106610.
- Maggs DJ, Miller PE, Ofri R. Slatter’s fundamentals of veterinary ophthalmology E-book: Slatter’s fundamentals of veterinary ophthalmology E-book. Elsevier Health Sciences, 2017.
- Gelatt KN. Essentials of veterinary ophthalmology. John Wiley & Sons, 2014.
- Grahn BH, Sandmeyer LS. Diagnostic ophthalmology. The Canadian Veterinary Journal, 2009;50(7):775.
- Ekesten B, Komáromy AM, Ofri R, Petersen-Jones SM, Narfström K. Guidelines for clinical electroretinography in the dog: 2012 update. Documenta Ophthalmologica, 2013;127:79-87.
- Grozdanic SD, Kecova H, Lazic T. (2013). Rapid diagnosis of retina and optic nerve abnormalities in canine patients with and without cataracts using chromatic pupil light reflex testing. Veterinary Ophthalmology, 16(5), 329-340.
- Venter IJ. Nutraceuticals in veterinary ophthalmology: fact, fiction or both? Companion Animal, 2024;29(12):180-184.

Leave a reply